老化に伴う病気
白内障
 水晶体は本来、透明な物質で光をよく通します。白内障とは、何らかの理由で水晶体のタンパク質が変性し、濁ってしまう疾患です。主な原因は加齢で、発症すると視力低下や視界のかすみなどを自覚します。薬で治していきますが、それでも改善できない場合は手術を選択します。
水晶体は本来、透明な物質で光をよく通します。白内障とは、何らかの理由で水晶体のタンパク質が変性し、濁ってしまう疾患です。主な原因は加齢で、発症すると視力低下や視界のかすみなどを自覚します。薬で治していきますが、それでも改善できない場合は手術を選択します。
手術は局所麻酔でおこない、ほとんど痛みはありませんので、ご安心ください。
緑内障
 目から入ってきた情報を脳に伝える「視神経」に障害が起こり、見える範囲が狭くなってしまう疾患です。最悪の場合、失明に至る危険性もあります。見える範囲は少しずつ狭まっていくため、発見が遅れてしまう方も少なくありません。また、失われた視野を取り戻すことはできないので、進行を抑える治療を行っていきます。
目から入ってきた情報を脳に伝える「視神経」に障害が起こり、見える範囲が狭くなってしまう疾患です。最悪の場合、失明に至る危険性もあります。見える範囲は少しずつ狭まっていくため、発見が遅れてしまう方も少なくありません。また、失われた視野を取り戻すことはできないので、進行を抑える治療を行っていきます。
加えて、緑内障は日本の失明原因の第一位を占めている疾患です。中高年の方は自覚症状がなくても、定期的に眼科で検査を受けましょう。
老眼(老視)
 老眼とは、近くにある物が見えにくくなる状態です。加齢によって、ピントを調節する機能が衰えることで起こります。30代くらいから少しずつ症状が現れ、40代半ばから進行するのが特徴です。特に「遠くから近くの物へ視線をうつした時」「近くから遠くの物へ視線をうつした時」は、ピントの調節に時間がかかりやすい傾向があります。
老眼とは、近くにある物が見えにくくなる状態です。加齢によって、ピントを調節する機能が衰えることで起こります。30代くらいから少しずつ症状が現れ、40代半ばから進行するのが特徴です。特に「遠くから近くの物へ視線をうつした時」「近くから遠くの物へ視線をうつした時」は、ピントの調節に時間がかかりやすい傾向があります。
老眼による見えにくさを放置すると、目の痛みや頭痛、肩こり、吐き気などの症状が現れるようになります。
屈折異常
屈折異常(遠視・近視・乱視)
 網膜にピントが合わない状態です。正常な場合、目に入った光は角膜と水晶体で屈折してから、網膜にきちんとピントを合わせます。
網膜にピントが合わない状態です。正常な場合、目に入った光は角膜と水晶体で屈折してから、網膜にきちんとピントを合わせます。
屈折異常は3種類あり、近視・遠視・乱視に分けられます。近視は「角膜・水晶体の屈折力が強い」「眼球が長すぎる」などによって、網膜よりも手前にピントを合わせてしまう状態です。一方、遠視は「角膜・水晶体の屈折力が弱い」「眼球が短い」などによって、網膜よりも奥にピントを合わせてしまう状態です。そして乱視は、角膜・水晶体の縦方向もしくは横方向の屈折力に差があることによって、物がブレて見える状態をいいます。
網膜・ぶどう膜の病気
網膜・ぶどう膜の病気
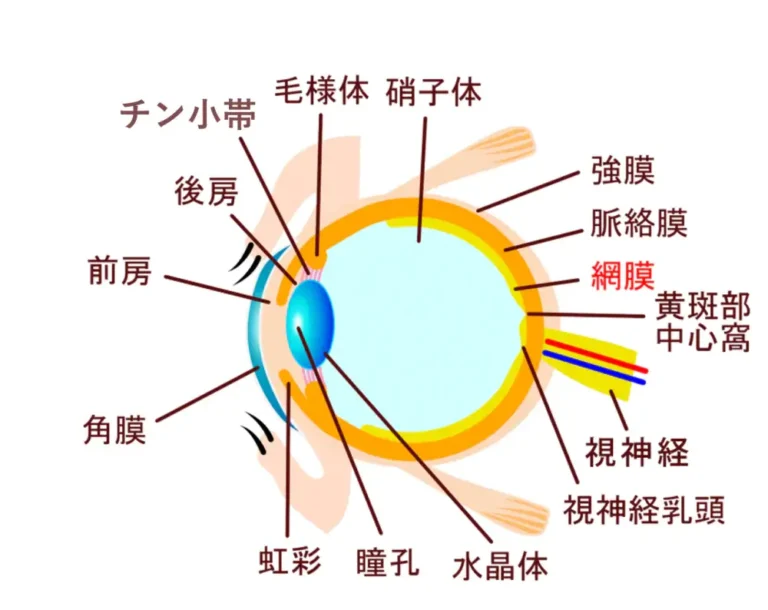 眼球の外壁は、外膜・中膜・内膜に分かれます。その中でも外膜は、角膜と強膜でできていまます。中膜は虹彩と毛様体、脈絡膜から成っていて、内膜は網膜を指します。網膜は10層構となっており、網膜の中心部のことを黄斑部と呼びます。
眼球の外壁は、外膜・中膜・内膜に分かれます。その中でも外膜は、角膜と強膜でできていまます。中膜は虹彩と毛様体、脈絡膜から成っていて、内膜は網膜を指します。網膜は10層構となっており、網膜の中心部のことを黄斑部と呼びます。
中膜の虹彩と毛様体、脈絡膜をまとめて「ぶどう膜」と言います。ぶどう膜の疾患の中でも、ぶどう膜炎はぶどう膜の炎症を指します。ぶどう膜炎とは、脈絡膜の隣りにある網膜・強膜が炎症を起こししてしまう状態です。発症すると目の充血、痛み、眩しく見える、物が歪んで見える、虫みたいな物が浮いて見える(飛蚊症)などの症状が現れます。
網膜剥離
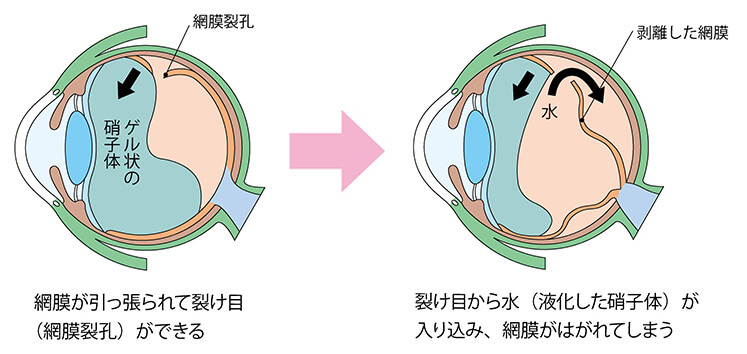 眼球の内側にある網膜が剥がれることで、視力低下が引き起こされる疾患です。
眼球の内側にある網膜が剥がれることで、視力低下が引き起こされる疾患です。
外傷などの刺激で発症することもありますが、何の理由もなく発症するケースも存在します。目の老化によって、急に発症するケースも少なくありません。失明に至る疾患ですので、早期発見・治療を行えば、重篤な視力障害に至らずに済む可能性も上がります。
網膜が剥がれても痛みは伴わないので、早期発見は難しい傾向にあります。しかし、前兆として「影や光が見える」「物が見えにくい」「片目を隠すと見えにくい部分がある」などの症状が起こることもあります。それらのサインを早く見つけ出し、早めに眼科へ相談することが重要です。
結膜の病気
結膜炎
 結膜とは、上下のまぶたの裏側と白目を覆っている半透明な膜です。結膜炎とは、何らかの刺激や細菌などによって結膜に炎症が起こった状態です。きっかけとなった刺激によって現れる症状は異なりますが、ほとんどの場合、目の充血やかゆみ、目やにの増加、まぶたの腫れなどが起こります。
結膜とは、上下のまぶたの裏側と白目を覆っている半透明な膜です。結膜炎とは、何らかの刺激や細菌などによって結膜に炎症が起こった状態です。きっかけとなった刺激によって現れる症状は異なりますが、ほとんどの場合、目の充血やかゆみ、目やにの増加、まぶたの腫れなどが起こります。
翼状片
 結膜の下にある細胞が異常に増殖し、鼻側の結膜から黒目(角膜)に向かって伸びていく疾患です。
結膜の下にある細胞が異常に増殖し、鼻側の結膜から黒目(角膜)に向かって伸びていく疾患です。
発症する原因は未だよく分かっていませんが、紫外線やホコリなどが関係しているのではないかと考えられています。結膜には太い血管がありますが、角膜には血管がありません。そのため発症すると、黒目が充血しているかのように見えます。
進行すると乱視になる恐れがあるため、見つけ次第早めに受診することをお勧めします。
眼瞼(まぶた)の病気
ものもらい(麦粒腫・霰粒腫)
 まぶたにある脂や汗を分泌する腺に、細菌(黄色ブドウ球菌など)が感染することで起こる急性の化膿性炎症です。「めばちこ」「めいぼ」と呼ばれる地域もあります。発症すると、まぶたの腫れや痛み、かゆみ、目やに、目の充血、異物感などが起こります。
まぶたにある脂や汗を分泌する腺に、細菌(黄色ブドウ球菌など)が感染することで起こる急性の化膿性炎症です。「めばちこ」「めいぼ」と呼ばれる地域もあります。発症すると、まぶたの腫れや痛み、かゆみ、目やに、目の充血、異物感などが起こります。
膿を出すと自然と治ることもありますが、さらに悪化するケースも少なくありません。手術を行わないと根治できなくなることもあるので、早めに眼科へ受診しましょう。
その他
小児眼科
 子供は大人と違い、目が発達しきっていません。そのため小児眼科では「大人になっても正常にものが見れるように」サポートしていく治療を行っています。
子供は大人と違い、目が発達しきっていません。そのため小児眼科では「大人になっても正常にものが見れるように」サポートしていく治療を行っています。
子供の目の発育スピードは速く、6歳ぐらいまでの間に、ほぼ大人と同じ1.0の視力を得られるようになります。それまでの間にお子さんの目を定期的にチェックし、正常に育てていくことは非常に重要です。しかし年齢が幼いうちは、自覚症状についてうまく説明できないため、疾患の発見が遅れてしまうケースも少なくありません。
「発見した時にはすでに手遅れになっていた」とならないよう、視力測定できる年齢まで成長した場合は、目の調子や見え方を調べるため、一度眼科へ検査を受けに行きましょう。
個人差はありますが、3歳ぐらいの年齢でしたらある程度の検査を受けられます。
眼内コンタクトレンズ(ICL)
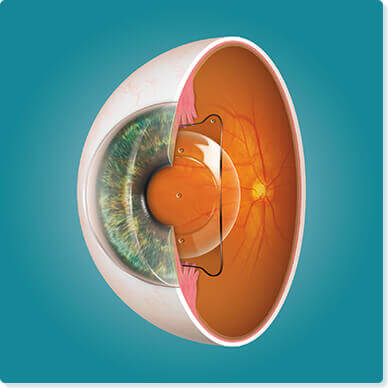 眼内コンタクトレンズ(ICL)は、レンズを虹彩と水晶体との間に挿入する治療法です。角膜を削らずに近視や乱視を矯正することができます。また必要に応じて、レンズを取り外すことも可能です。目の中にレンズを入れるため、通常のコンタクトレンズのような異物感がありません。裸眼と同じように物を見ることができます。
眼内コンタクトレンズ(ICL)は、レンズを虹彩と水晶体との間に挿入する治療法です。角膜を削らずに近視や乱視を矯正することができます。また必要に応じて、レンズを取り外すことも可能です。目の中にレンズを入れるため、通常のコンタクトレンズのような異物感がありません。裸眼と同じように物を見ることができます。
オルソケラトロジー
 寝る前にレンズを着けることで、角膜の形を平坦にして近視や乱視を矯正していく方法です。レンズを取った後でも、角膜の形は一定時間保たれます。そのため日中、眼鏡やコンタクトレンズを使わなくても裸眼で生活することができます。
寝る前にレンズを着けることで、角膜の形を平坦にして近視や乱視を矯正していく方法です。レンズを取った後でも、角膜の形は一定時間保たれます。そのため日中、眼鏡やコンタクトレンズを使わなくても裸眼で生活することができます。
毎日装用を続けると、1~2カ月後には視力が改善できるようになります。また、手術を行わない方法ですので、他の矯正方法に変更することも可能です。
アメリカでは30年以上前から処方されており、日本では2009年から厚生労働省に承認されています。また、近年では子供の近視進行を抑える治療法としても、注目されています。
ドライアイ
 ドライアイは、涙の量が減ったり、成分バランスが乱れたりすることで起こる、「涙の疾患」です。目が乾燥するため、角膜に傷がつくこともあります。加齢やパソコン・スマートフォンの使用、コンタクトレンズの装用、エアコンの風などによって発症します。発症すると、目の乾きや疲れ、不快感、充血、視界のかすみなどが現れます。
ドライアイは、涙の量が減ったり、成分バランスが乱れたりすることで起こる、「涙の疾患」です。目が乾燥するため、角膜に傷がつくこともあります。加齢やパソコン・スマートフォンの使用、コンタクトレンズの装用、エアコンの風などによって発症します。発症すると、目の乾きや疲れ、不快感、充血、視界のかすみなどが現れます。
角膜は本体、新陳代謝が活発な組織です。そのため、目の外側という傷つきやすい所にあっても、すぐに傷を修復することができます。しかし涙が足りなくなると修復スピードが追い付かなくなるため、傷が修復できなくなります。
当院の日帰り手術
涙管チューブ挿入術
主に「涙道閉塞」という、涙道が詰まった状態が起こっている際に行う手術です。
涙道とは、涙点から上下の涙小管→涙のう→鼻涙管→鼻の奥へと流れている涙の通り道のことを指します。
このように涙の一部は鼻へと抜けていくようになっていますが、この涙道が詰まっていると涙が鼻までうまく流れず、涙目になります。
涙管チューブ挿入術で、涙の通り道を作ることで、鼻涙管の閉塞の治療・狭窄部の拡張を行います。
硝子体手術
眼球内の硝子体腔は、水晶体よりも奥に位置し、透明でゼリー状のドロドロした液体で満たされています。硝子体には、様々な疾患によって濁りや出血が生じることがあり、また硝子体が網膜を引っ張ることもあり、これらの状態が目の障害を引き起こします。
硝子体手術は、硝子体腔で発生した疾患を治療するための手術です。この手術では、白目に小さな穴を3ヶ所開け、そこから特殊な細い器具を眼内に挿入します。これにより、硝子体と一緒に眼内の濁りや出血を取り除き、網膜の穴をふさぐ、異常な膜を取り除く、剥がれた網膜を修復するなどの処置が行われ、網膜の機能を回復させることを目指します。
眼瞼下垂・内反症・皮膚弛緩手術
瞼が下がり挙げにくい眼瞼下垂、まつ毛が眼球に触ることで角膜を傷つける内反症、まぶたを挙げる筋肉には問題ないが、たるんだ皮膚が黒目に被さり視野が狭くなる眼瞼皮膚弛緩症がある際に行います。
脂肪ヘルニア除去
眼球の奥にあり、クッションの役割をしている脂肪組織が、何らかの原因により眼の前の方に出てきてしまっている状態です。
違和感が強い場合や、見た目が気になる際に、脂肪組織を除去する手術を行います。
レーザー・眼科処置などの治療
硝子体注射
硝子体注射は、近年眼科で行なわれるようになった治療法です。現在では、広く行われている治療となります。
網膜の中にある毛細血管から、Vascular Endotherial Growth Factor=VEGF(血管内皮増殖因子)が漏れ出すことで、新生血管の増殖や黄斑浮腫が起こり、視力低下に繋がります。
硝子体注射は、このVEGF(血管内皮増殖因子)の働きを抑えることができる薬剤を眼内に注射し、病気の進行を抑制することができる治療法です。
睫毛乱生電気分解
睫毛乱生という、睫毛が異常な生え方をしている部分に対して、局所麻酔を行い、睫毛の毛根を電気やレーザーで焼く治療法です。
ステロイドテノン嚢下注射
視力に大切な黄斑部という部分がむくんでくる状態を黄斑浮腫といいます。黄斑浮腫には、糖尿病網膜症や網膜静脈閉塞症、ぶどう膜炎などの疾患があります。当院では、この治療の一つであるステロイド薬(トリアムシノロン)のテノン嚢下注射を行っています。結膜部分を小さく切開し、眼球の後方にステロイド薬(トリアムシノロン)を注入します。
この注射によって、黄斑部の浮腫を引き起こす原因物質を抑制することができます。
お悩み・症状から探す
 目に異常が生じると、様々な症状が現れます。「これくらい大丈夫」と思っている不調の中には、目の疾患の症状として起こっているものも少なくありません。
目に異常が生じると、様々な症状が現れます。「これくらい大丈夫」と思っている不調の中には、目の疾患の症状として起こっているものも少なくありません。
以下の症状は、何かしらの疾患が隠れているサインになります。心当たりがありましたらぜひ、当院へご相談ください。





