白内障ってどんな病気?
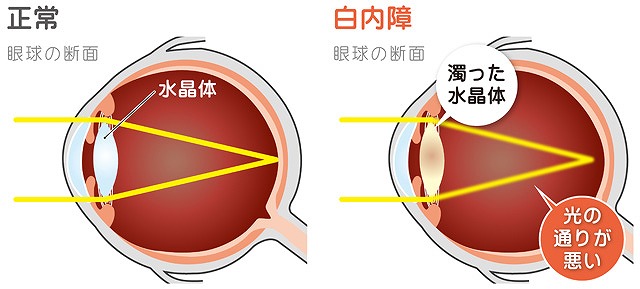 水晶体が白く濁り、視力が低下する疾患です。加齢によって生じるケースが多いのですが、糖尿病やアトピー性皮膚炎、外傷、緑内障や角膜剥離の手術などによって発症することもあります。
水晶体が白く濁り、視力が低下する疾患です。加齢によって生じるケースが多いのですが、糖尿病やアトピー性皮膚炎、外傷、緑内障や角膜剥離の手術などによって発症することもあります。
発症すると水晶体が濁るため、網膜に十分な光が届かなくなり、視界がぼやけて見えるようになります。
点眼薬で進行を抑える治療もありますが、日常生活に支障をきたす場合は、水晶体の代わりに眼内レンズを挿入する手術を受けていただきます。
白内障の症状

水晶体が白く濁ってしまうため、以下のような症状が起こります。
心当たりのある方は一度眼科へ受診しましょう。
- 視力が下がったような気がする
- ぼやけて見える
- 眼鏡が合わなくなった
- 光を眩しく感じる
- 視界が暗い
初期は自覚症状がない?
白内障と聞くと「瞳が白く濁っている」イメージを持っている方もいるのではないでしょうか。しかし初期の白内障に、外見的な特徴はありません。一般の方が初期のうちに気付くのは、ほぼ不可能と考えた方が良いでしょう。視力に関しても、初期のうちでしたら自覚できるほど下がりません。
白内障になる原因
加齢
「加齢によって目の中に老廃物が溜まる」「水晶体の内部が酸化・糖化する」ことなどが原因で、白内障を発症するのではないかと考えられています。加齢によって発症する白内障は、徐々に進行していきます。
その他の原因
糖尿病やアトピー性皮膚炎などの全身疾患、ぶどう膜炎などの眼科疾患、放射線、紫外線、薬の副作用、遺伝、胎内感染、目の外傷などによって白内障を発症することがあります。
白内障の種類
発症原因に応じて、以下のように分類されます。
加齢性白内障(老人性白内障)
加齢に伴って発症する白内障です。長期間にわたる紫外線の暴露によって活性酸素が増加した結果、水晶体のタンパク質が変化して発症した白内障も、このタイプに当てはまります。
「老人性白内障」とも呼ばれており、誰でも発症し得る疾患です。白内障患者の90%を占めています。早い方ですと40代から症状が現れるので、注意する必要があります。
糖尿病性白内障
高血糖状態が続くことで、不要な糖を排出するために「ポリオール代謝」が活発になった結果、水晶体に「ソルビトール」という糖が蓄積されることで発症する白内障です。
比較的早期の段階から症状が見られやすい傾向があります。
アトピー性白内障
アトピー性皮膚炎によって発症する白内障です。アトピー性皮膚炎患者の約30%に、白内障が見られると言われています。はっきりとした発症のメカニズムは分かっていませんが、免疫異常や刺激(掻く、擦るなど)の影響を受けて発症するのではないかと考えられています。
糖尿病性白内障と同じように、若い方でも発症リスクが高い白内障です。
外傷性白内障
スポーツ中・仕事中の事故、交通事故などで、目に物をぶつけたり衝撃が加わったりすることで、水晶体もダメージを受けて発症する白内障です。衝撃の度合いによっては、水晶体嚢が破損したり、水晶体の亜脱臼が起こったりすることもあります。また、衝撃を受けた直後ではなく、数年後に発症するケースもあります。
先天性白内障
遺伝や胎内感染などによって発症する白内障です。
後発白内障
白内障の手術を受けた後、水晶体嚢が濁ることで起こる二次的な白内障です。レーザーで解消できます。
併発性白内障
緑内障や網膜剥離、ぶどう膜炎、網膜変性症など、目の疾患の合併症として発症した白内障です。
白内障の検査
視力検査
裸眼の時の視力と、眼鏡・コンタクトレンズを着けた時の視力を測ります。
白内障は水晶体の濁りによって起こる疾患ですので、矯正した時でも視力が上がらない場合は、白内障の可能性があります。また白内障だけでなく、緑内障や角膜疾患など視野障害が起こる疾患や、加齢黄斑変性、糖尿病網膜症などの網膜疾患、もしくは複数の要因が隠れているかもしれません。そのため、他の検査も行って原因を特定していく必要があります。
眼圧検査
眼圧とは一言で言い表すと「目の硬さ」です。眼圧検査ではその数値を調べていきます。
眼圧は房水という目の中を満たしている水の流れ(圧力)によって、ある程度調整されています。眼圧が正常値より高くなると視神経へのダメージも大きくなり、視野の一部が欠けたり視力障害を引き起こしたりするようになります。眼圧が高くなる眼科疾患としては、白内障と緑内障が挙げられます。
検査は片目ずつ行い、目に空気を吹き付けていきます。
コントラスト検査
日常生活に近い状態のコントラスト感度とグレア感度を調べることができます。30cm・60cm・1m・5mの4段階から選択できるので、近方から遠方までのコントラスト感度を調べることが可能です。
眼底検査
眼底カメラや眼底鏡で眼球内をのぞき、視神経や網膜、硝子体に異常がないかを調べる検査です。
散瞳薬をさして瞳孔を開かせてから行うため、当日お車やバイクを運転して受診するのは避けてください。
眼軸長検査
眼内レンズの選定に必要な、眼軸長(角膜から網膜までの距離)を調べる検査です。光や超音波など複数の検査を使用することによって正確な測定ができます。
細隙灯顕微鏡検査
細隙灯顕微鏡検査(さいげきとうけんびきょうけんさ)は、細い帯状の光で眼球を照らし、顕微鏡で拡大することで肉眼では分からない異常を見つける検査です。角膜や水晶体、虹彩、網膜、硝子体など、ほとんどの部位を見ることが可能です。白内障の場合、水晶体の濁りを見つけることができます。
日帰り白内障手術
 白内障手術では、「超音波乳化吸引術」を行っています。これは、白く濁った水晶体を取り除いた後に、眼内レンズを挿入して視力改善を図る方法です。人工眼内レンズにピントを調節する機能はないため、術後は眼鏡などを使って視力を矯正する必要があります。
白内障手術では、「超音波乳化吸引術」を行っています。これは、白く濁った水晶体を取り除いた後に、眼内レンズを挿入して視力改善を図る方法です。人工眼内レンズにピントを調節する機能はないため、術後は眼鏡などを使って視力を矯正する必要があります。
手術は日帰りで行うことが可能であり、痛みもほとんど伴いません。
手術のタイミング
患者様が「見えにくくて不便だと思う」と感じた時が、手術を受けるタイミングです。
しかし、不便さや必要な視力は、患者様のライフスタイルや職業によって異なります。
どれくらいの視力が必要かを確認してから、手術を受けるかどうかを決めましょう。
流れ
1手術前の検査
 採血と角膜内皮細胞、角膜曲率半径、眼軸長を測定する検査などを行います。
採血と角膜内皮細胞、角膜曲率半径、眼軸長を測定する検査などを行います。
検査が終わりましたら、結果について説明します。
2手術のご説明と手術日の
決定
 手術方法の詳細、リスク・合併症などについて丁寧に説明します。ご納得いただけましたら、白内障手術の日時を決定します。
手術方法の詳細、リスク・合併症などについて丁寧に説明します。ご納得いただけましたら、白内障手術の日時を決定します。
ご家族の方などと付き添ってご来院いただくことをお勧めします。
3手術3日前からの点眼
 手術前の3日間は、事前に処方された抗菌薬を点眼してください。
手術前の3日間は、事前に処方された抗菌薬を点眼してください。
4手術当日
 余裕を持って当院へお越しください。また、術後はお車などの運転ができないので、必ず公共交通機関でご来院ください。
余裕を持って当院へお越しください。また、術後はお車などの運転ができないので、必ず公共交通機関でご来院ください。
到着した後は、左・右の表示がある紙を首からかけていただき、点眼処置を行います。
5手術開始
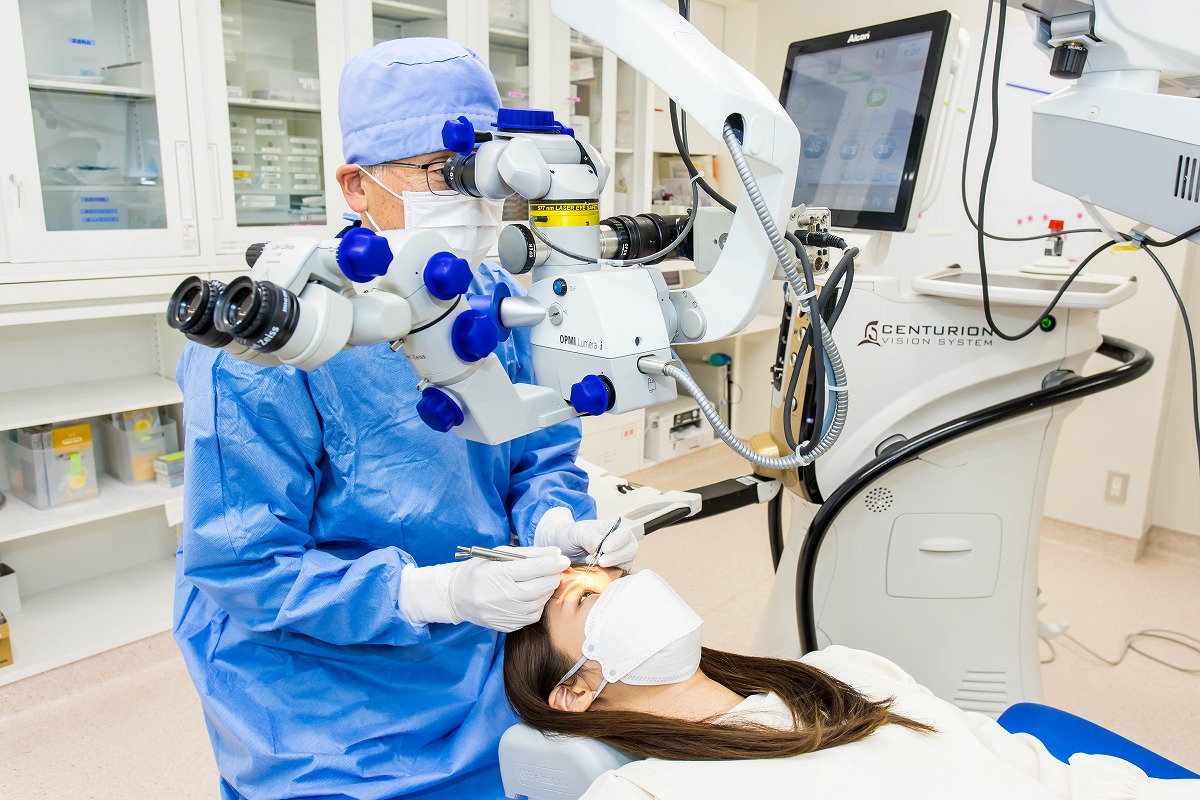 点眼麻酔を行った後に、手術を始めます。意識はありますが、痛みは伴いません。手術は約10~20分で終わります。
点眼麻酔を行った後に、手術を始めます。意識はありますが、痛みは伴いません。手術は約10~20分で終わります。
6手術後

リカバリー室で安静にしていただいてからご帰宅となります。術後は眼帯を付けたままお過ごしください。
手術翌日の朝には術後の経過観察として、感染症・眼圧上昇の有無を調べます。経過観察後、眼帯は不要になりますが、目をぶつけないよう保護用眼鏡をかけて過ごしていただきます。
手術後の経過観察は、翌日・2日目・1週間後・2週間後・1カ月後に行います。
手術後の注意事項
手術当日
お伝えした時間までに当院へ到着してください。
来院後は、受付を終えてから手術を実施します。手術が終わりましたら落ち着くまで、リカバリー室で安静にしてお過ごしください。その後は、術後の注意点、過ごし方、検診、点眼薬などの説明を行います。
手術翌日
手術を受けた目は安静にして、清潔を維持してください。目をこすったり叩いたりするのは避けてください。点眼薬は医師の指示に従って行いましょう。術後からしばらくの間、洗顔はできません。
また、術後眼内炎を発症すると、急激な視力低下が起こってしまいます。「見え方がいつもと違う」と気になった際は、速やかにご連絡ください。
手術翌日も術後の経過観察を行うため、指示されたお時間にご来院ください。
日常生活
- 手術当日、車やバイク・自転車は運転しないでください。
- 術後の3日間はお仕事を休んでください。重労働の場合は、お仕事を制限してください。
- 術後の1週間は化粧、飲酒、喫煙をしないでください。
- 術後の1週間は、遠方への旅行・出張はできません。予定が入っている方は、事前にスケジュールの調整を行いましょう。
- 術後の1週間はヘアカラー・パーマを避けてください。
- 術後の1ヶ月は、できるだけ保護用眼鏡を掛けてお過ごしください。
運動
- 術後の3日ぐらいから、散歩などの軽い運動は可能になります。ただし、汗をかかない程度の軽めの運動にしてください。
- ジョギングなどの運動は、術後2週間ぐらいから行いましょう。
- 術後1ヶ月は医師の許可が降りるまで、激しい運動を控えましょう。
入浴
手術翌日
入浴・シャワーは避けて、顔や体をタオルで優しく拭う程度にしましょう。
手術の2日後
入浴は避けてください。シャワーは首から下でしたら浴びても構いません。顔は洗顔ではなく、タオルで優しく拭く程度にしましょう。
手術5~6日後
通常通り入浴・シャワーをしても問題ありません。
食事
特にありませんが、手術当日の飲酒は絶対にやめてください。
白内障Q&A
手術に痛みはありますか?
基本は点眼麻酔を行いますが、痛みが出にくい麻酔を随時追加します。
手術で挿入した眼内レンズを交換するタイミングはありますか?
通常の場合、挿入した眼内レンズは一生涯使い続けられます。 交換するタイミングは、他の目の疾患を発症した時や、度数の調整が合っていなかった時などに限られます。
眼内レンズが挿入できないケースはありますか?
ほとんどありませんが、稀に、水晶体の支持力が弱い方もいます。その場合は手術を2回に分けて、2回目に眼内レンズを挿入していきます。
眼内レンズを入れた後、どのような見え方になりますか?
「視界がかすむ」「視力の低下」症状は大幅に改善されるかと思います。中には、視界がかなり眩しく感じられる方や、白内障でわかりにくかった飛蚊症がはっきりする方がいますが、時間の経過とともに解消されます。





